Sobald ein Rückenschmerz in das Bein ausstrahlt, heißt es langläufig: „Das ist der Ischias.“
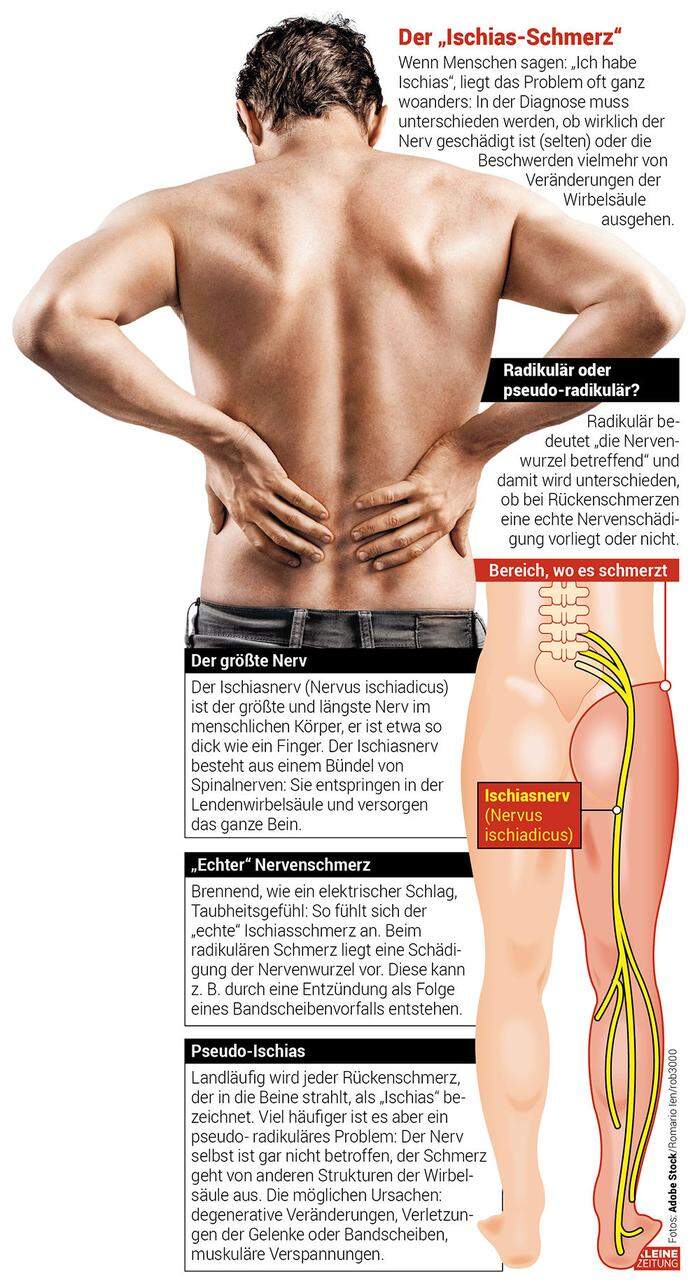
Dass der damit bezeichnete Ischiasnerv aber in vielen Fällen gar nichts mit den Beschwerden zu tun hat, stellt Klaus Engelke, Orthopäde an der Med Uni Graz, gleich eingangs klar: „In der Regel liegt das Problem im Bereich der Wirbelsäule selbst und gar nicht im Verlauf des Ischiasnervs.“
Der dickste Nerv
Dieser ist der dickste und längste Nerv im menschlichen Körper: Er ist ein Zusammenschluss von Spinalnerven, die in der Lendenwirbelsäule entspringen und von dort aus das gesamte Bein bis zu den Zehen versorgen (siehe auch Infografik). Nun kann es vorkommen, dass dieser Nerv tatsächlich geschädigt wird: In der Medizin spricht man dann vom radikulären Schmerz, was bedeutet, dass die Nervenwurzel Schaden genommen hat.
Betroffene spüren einen sehr starken Schmerz, der sich entlang der gesamten Länge des Ischiasnerves ausbreitet, auch Taubheitsgefühle oder Lähmungserscheinungen sind möglich.
Pseudo-Ischias
Viel häufiger steckt hinter dem vermeintlichen Ischias aber eine Pseudo-Symptomatik: „Der Kreuzschmerz breitet sich auch ins Bein aus, die Nervenwurzel ist aber gar nicht betroffen“, sagt Bernhard Taxer, Physiotherapeut und Lehrender an der FH Joanneum. Der ausstrahlende Schmerz ist dabei diffuser und nicht so klar ausgeprägt wie beim „echten“ Nervenschmerz.
„In der Diagnose ist es zentral herauszufinden, was wirklich dahintersteckt“, sagt Engelke. Das gelinge durch eine genaue Untersuchung und spezielle Tests – einer davon ist der sogenannte Lasègue-Test. Der Patient liegt auf dem Rücken, das Bein wird gestreckt angehoben – kommt es schon beim geringen Anheben zu starken Schmerzen, liegt eine Nervenreizung vor. Auch eine Muskelschwäche oder verminderte Reflexe können ein Hinweis auf die Nervenschädigung sein, sagt Engelke – viel häufiger jedoch liegt die Ursache des Schmerzes woanders.
Fehlinformation im Gehirn
Abnützungserscheinungen, Verletzungen der Gelenke in der Wirbelsäule oder der Bandscheibe, muskuläreVerspannungen zum Beispiel in der Folge schweren Hebens: All das können Auslöser für den „Pseudo-Ischias“ sein – einen Rückenschmerz, der ähnliche Symptome macht, mit dem Ischiasnerv aber nichts zu tun hat. Dass auch diese Schmerzen ins Bein ausstrahlen, liege laut Taxer daran, dass Schmerzen übertragen werden können – es kommt quasi zu einer Fehlinformation der Schmerzwahrnehmung im Gehirn.
„Eigentlich sind wir Homo sapiens, haben uns aber zum Homo sedens entwickelt“, sagt Engelke und benennt damit einen der Hauptschuldigen für Rückenschmerzen: unsere vorwiegend sitzende Lebensweise und den Mangel an Bewegung. Wer sehr viel sitzt, entwickelt das Muskelfaserverteilungsmuster eines Vierfüßlers, sagt Engelke – die Bauchmuskeln erschlaffen, was sich wiederum negativ auf die Haltung und den Rücken auswirke.
„Das Entscheidende ist das muskuläre Gleichgewicht“, sagt Engelke. Wer auf die Balance zwischen Bein- und Rumpfmuskulatur achtet, könne Überlastungen und Abnützungen weitgehend vorbeugen.
"Die Psyche spielt mit"
Physiotherapeut Taxer sieht weitere Einflussfaktoren auf den chronischen Rückenschmerz: „Die Angst vor dem Schmerz und die Vermeidung von Bewegung verstärken das Problem weiter.“ Auch dürfe der Faktor Psyche nie außer Acht gelassen werden: „Ständige Anspannung auf mentaler Ebene hat auch Auswirkungen auf den Rückenschmerz.“
Seine Aufgabe als Physiotherapeut sei es, Betroffene an Bewegung heranzuführen und die Art von Training zu finden, mit der sich der Betroffene wohlfühle. Für Orthopäde Engelke ist zentral: „Rückenschmerzen kann man nur vorbeugen, indem man dauerhaft Bewegung macht.“ Zu Beginn sei es empfehlenswert, sich beim Arzt durchchecken zu lassen – auch um zu wissen, wo die muskulären Schwächen liegen.
Und die Operation? „Ist ein Problem“, sagt Engelke. Statistiken würden zeigen, dass 70 bis 80 Prozent der relativ indizierten Wirbelsäulenoperationen nicht gemacht werden sollten. „Das liegt nicht daran, dass Chirurgen so scharf aufs Operieren sind, sondern daran, dass es keine geregelten Programme für die konservative Therapie gibt“, sagt Engelke. Die Operation sei aber leider oft der Anfang vom Ende.